Clasificación de los síndromes epilépticos en la infancia
El concepto de síndrome epiléptico es uno de los mayores logros de la epileptología moderna en los últimos 25 años, dado que nos permite conocer mejor cuál va a ser la evolución natural de un paciente en concreto. Con el término de síndrome epiléptico vamos a describir un trastorno epiléptico en el que se agrupan una serie de signos y síntomas de forma bien definida para cada tipo, incluyendo: edad de debut, etiologías implicadas, base genética presente o ausente, tipo de crisis epilépticas (iniciales y evolutivas), factores precipitantes de las crisis, anomalías neurológicas concomitantes, curso evolutivo de la epilepsia, posibles secuelas neurológicas y psicosociales, respuesta al tratamiento y pronóstico a largo plazo (de forma global y, especialmente, con respecto a la epilepsia).
CLASIFICACIÓN CLÁSICA DE SÍNDROMES EPILÉPTICOS DE LA ILAE.
La clasificación de las epilepsias y síndromes epilépticos, publicada en 1989 por la ILAE (Commission on Classification and Terminology of the International League Against Epilepsy; 1989), ha gozado de una implantación verdaderamente global en las dos últimas décadas, tanto en la epileptología infantil como en la epileptología del adulto.
La estructura de la clasificación de 1989 se basaba en dos criterios fundamentales:
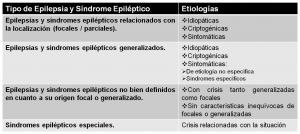
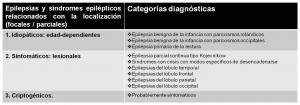
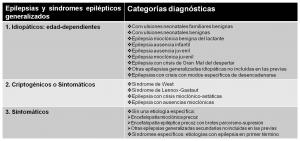
el topográfico y el etiológico (ver “clasificación clásica de síndromes epilépticos de la ILAE.jpg”, “ILAE-1989-focales.jpg”, “ILAE-1989-generalizadas.jpg” y “ILAE-1989-otras.jpg”).
Por otra parte, se establece el concepto de “edad-dependencia”, de alta importancia en epileptología pediátrica, para definir aquellos síndromes que aparecen sólo en un determinado intervalo de edad.
-Consideraciones topográficas.
Según el criterio topográfico de esta clasificación, las epilepsias se dividían en tres tipos: parciales/focales, generalizadas y de localización indeterminada.
-
Consideraciones etiológicas.
Según su causa, cada uno de esos grupos se subdividía a su vez en otras tres formas: idiopática (cuando no existía etiología evidente, salvo la predisposición genética), sintomática (cuando la epilepsia era secundaria a un trastorno identificable) y
criptogénica (cuando la causa no resultaba evidente).
INFORME DE LA COMISIÓN DE LA ILAE DEL AÑO 2001.
En este documento (Engel et al; 2001), se sentenciaba que la clasificación de 1989 había supuesto una importante aportación, pero que no era posible reemplazarla por una versión actualizada, y proponían en su lugar el desarrollo de clasificaciones diversas y flexibles. En esta propuesta de clasificación (ver “esquema de clasificación 2001.jpg”), se mantiene la aproximación topográfica y etiológica, pero se hacen aportaciones muy interesantes desde el punto de vista de la práctica clínica diaria como la categorización de “epilepsias reflejas”, “encefalopatías epilépticas”, y “crisis epilépticas cuya presencia no implica un diagnóstico de epilepsia”.
INFORME DE LA COMISIÓN DE LA ILAE DEL AÑO 2006
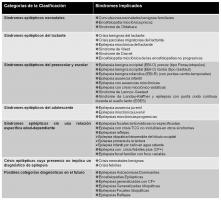
En este informe de la Comisión de Clasificación y Terminología de la ILAE, publicado en el año 2006 (Engel; 2006), se realiza una propuesta novedosa de clasificación de los síndromes epilépticos en base a las edades de presentación de los mismos (edad-dependencia), se consideran también aquellos síndromes epilépticos sin una relación específica edad-dependiente, se mantiene el concepto de “condiciones especiales de epilepsia” y el de “crisis epilépticas cuya presencia no implica un diagnóstico de epilepsia”, y se proponen unas “posibles categorías diagnósticas en el futuro”. Esta propuesta de clasificación supuso para los neuropediatras la mejor aproximación taxonómica a la evolución natural de las epilepsias infantiles (ver “esquema de clasificación 2006.jpg”).
NUEVA CLASIFICACIÓN DE EPILEPSIAS DE LA ILAE.
La clasificación de 2010 de la ILAE suprime la división de las epilepsias en focales y generalizadas por considerarla inadecuada (Berg et al; 2010), a pesar de haber mantenido esa forma de categorización en el caso de las crisis epilépticas. Además, elimina los tres subtipos etiológicos vigentes desde 1989 y los sustituye por los siguientes: epilepsias genéticas, epilepsias de causa estructural/metabólica y epilepsias de causa desconocida (ver “nueva clasificación de las epilepsias de la ILAE. jpg”). Los autores de la nueva clasificación de las epilepsias proponen además eliminar términos comúnmente empleados para definir las epilepsias, tales como “idiopática”, “focal”, “generalizada” o “benigna”. No obstante, han respetado de momento la denominación tradicional de los síndromes que incluyen tales calificativos.
-Aproximación sindrómica.
Entre los posibles criterios para caracterizar una epilepsia estarían: su edad de comienzo, la posible existencia de trastornos del neurodesarrollo o de alteraciones cognitivas, el hallazgo de anomalías en la exploración neurológica, las características del electroencefalograma, la existencia de factores precipitantes de las crisis y la relación de las crisis con el ritmo de vigilia-sueño.
La comisión defiende que la organización de los síndromes epilépticos no tiene que ser necesariamente rígida, sino más bien flexible para reflejar nuestra mejor comprensión actual de la neurobiología.
Se recomienda organizar los distintos tipos de epilepsia según los criterios más idóneos para cada fin específico, aunque no señala sobre quién debería recaer la responsabilidad de elaborar tales formas de organización/clasificación.
-Consideraciones etiológicas.
Se considera que una epilepsia es de causa genética cuando es el resultado directo de un defecto genético y las crisis constituyen el síntoma cardinal del trastorno. El reconocimiento de su base genética debe provenir de estudios genéticos moleculares (como los que relacionan el síndrome de Dravet con alteraciones del gen SCN1A) o de estudios familiares apropiadamente diseñados (por ejemplo, estudios de concordancia en gemelos monocigotos o dicigotos).
Se considera que una epilepsia es de causa estructural-metabólica cuando hay evidencia de un trastorno estructural o metabólico definido y asociado a un incremento sustancial del riesgo de sufrir una epilepsia. Además de las epilepsias secundarias a lesiones cerebrales (tumores, isquemia cerebral, traumatismos craneoencefálicos, etc.), se incluyen dentro de este grupo las epilepsias debidas a enfermedades genéticas en las que hay un trastorno que conecta claramente el defecto genético y la epilepsia (como ejemplos, se describen la esclerosis tuberosa y las malformaciones del desarrollo cortical como las displasias corticales focales).
El grupo de las epilepsias de causa desconocida queda reservado para aquéllas en las que se ignora su sustrato etiológico y se citan como ejemplos la epilepsia con crisis focales migratorias del lactante, la epilepsia rolándica benigna, la epilepsia occipital benigna de Gastaut y el síndrome de Panayiotopoulos.
-Especificidad sindrómica.
Aparte de las consideraciones etiológicas, la Comisión de Clasificación y Terminología de la ILAE crea un nuevo criterio taxonómico como es el grado de especificidad sindrómica de los distintos tipos de epilepsias. Según este criterio, consideran como el grupo más específico el de los denominados “síndromes electroclínicos”, a los que siguen en grado de definición lo que denominan “constelaciones” y, con especificidad ya decreciente, las “epilepsias de causa estructural/
metabólica” y las “epilepsias de causa desconocida”. En realidad, los dos últimos grupos coinciden totalmente con los dos últimos subtipos de su división etiológica, por lo que este criterio clasificatorio resulta confuso.
Se definen los “síndromes electroclínicos” como un complejo de características clínicas, con signos y síntomas bien definidos y estereotipados que en conjunto definirían un síndrome distintivo. La mayoría de estos síndromes tiene un importante componente genético.
Dentro de las “constelaciones”, se incluyen síndromes epilépticos clínicamente característicos por asociarse a “lesiones específicas u otras causas” que los hacen reconocibles. Un ejemplo paradigmático de este grupo sería la epilepsia temporal mesial con esclerosis del hipocampo.
Las epilepsias de causa estructural-metabólica carecerían, según la comisión, de un patrón electroclínico característico.
El grupo de las epilepsias de causa desconocida sería el de menor especificidad sindrómica y estima la comisión que en él acabarían incluidas una tercera parte o más de todas las epilepsias.
BIBLIOGRAFÍA
Berg AT, Berkovic SF, Brodie MJ, Buchhalter J, Cross JH, van Emde Boas W, et al (2010). Revised terminology and concepts for organization of seizures and epilepsies: report of the ILAE Commission on Classification and Terminology, 2005-2009. Epilepsia. 51: 676-685.
Commission on Classification and Terminology of the International League Against Epilepsy, 1981. Proposal for revised clinical and electroencephalographic classification of epileptic seizures (1981). Epilepsia. 22: 489–501.
Commission on Classification and Terminology of the International League Against Epilepsy (1985). Proposal for classification of epilepsies and epileptic syndromes. Epilepsia. 26: 268-278.
Commission on Classification and Terminology of the International League Against Epilepsy (1989). Proposal for revised classification of epilepsies and epileptic syndromes. Epilepsia. 30: 389-399.
Lüders H, Acharya J, Baumgartner C, Benbadis S, Bleasel A, Burgess R, et al (1998). Semiological seizure classification. Epilepsia. 39: 1006-1013.